Esclerose Tuberosa
29/01/2025
O complexo da esclerose tuberosa (Doença de Pringle-Bourneville, epiloia*) é classicamente descrita pela tríade de angiofibromas faciais, retardo mental e epilepsia.
Etiopatogenia e epidemiologia. É uma síndrome multissistêmica causada por mutações no gene TSC1 ou TSC2, responsáveis, respectivamente, pela decodificação das proteínas hamartina e tuberina. Por serem genes supressores de tumor, a mutação de TSC1(localizado no cromossomo 9) ou o gene TSC2 (localizado no cromossomo 16) leva à perda da influência inibitória no ciclo celular pela hiperativação da proteína mTOR (alvo da rapamicina em mamíferos), culminando na proliferação desordenada de tecidos e formação de hamartomas – lesões semelhantes a tumores benignos. – em diversos tecidos, além de outras manifestações como distúrbios do neurodesenvolvimento e epilepsia. É uma doença autossômica dominante, mostrando variabilidade de expressão, tendo um percentual de mutação espontânea de 66% a 86%. O defeito na organogênese pode afetar quase todos os tecidos, exceto o sistema nervoso periférico e os músculos. A incidência varia de 1 para 6.000 até 1 para 170.000 nascimentos em diferentes populações.
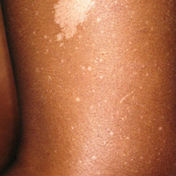
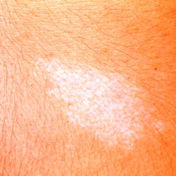
Manifestações clínicas e diagnóstico. Nem sempre a tríade que caracteriza a doença está presente. Com freqüência observam-se quadros frustros. As lesões cutâneas propiciam os indícios para o diagnóstico. Tipicamente no tronco ou raízes dos membros, manchas hipomelanóticas (90%) ovaladas ou em forma de folha geralmente estão presentes ao nascimento, mas podem surgir tardiamente. Estas máculas hipocrômicas contêm melanócitos anormais com reduzida atividade da tirosinase e defeito de melanização dos melanossomos.
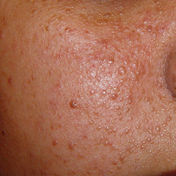
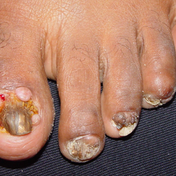
Os hamartomas** cutâneos são patognomônicos. Histologicamente apresentam excesso de colágeno com numerosos vasos sanguíneos, e incluem angiofibromas faciais (80%), placa shagreen (40%), placa frontal (25%) e fibroma periungueal ou tumor de Koenen (20%).
Os angiofibromas faciais são pápulas firmes telangiectásicas de 1 a 10mm em diâmetro que raramente estão presentes ao nascimento. Usualmente aparecem entre os 3 e 10 anos de idade, frequentemente se tornam mais extensos na puberdade para depois se manterem inalterados na vida adulta.
A placa shagreen surge após os 5 anos de idade. Manifesta-se como placa elevada, cor da pele, com aspecto em casca de laranja, localizada caracteristicamente em região lombossacra. O fibroma periungueal surge na puberdade ou logo após, representando excrecências que surgem das dobras periungueais.
O envolvimento do SNC, representado por proliferação glial, é comum, com convulsões freqüentes no primeiro ano de vida. A epilepsia ocorre em 93% dos casos e o retardo mental em 70% deles. A tomografia computadorizada e a ressonância magnética são fundamentais na demonstração dos nódulos tuberoescleróticos intracranianos que por vezes se mostram calcificados e dos tubérculos corticais.
Os característicos angiomiolipomas e os cistos renais são assintomáticos na infância mas podem causar hematúria e proteinúria na vida adulta. O rabdomioma congênito do coração é típico da doença.
Tratamento: Não há cura para a esclerose tuberosa. A expectativa de vida para uma criança severamente afetada é pobre: 3% morrem no primeiro ano, 28% antes dos 10 anos e 75% antes de completar os 25 anos, normalmente pela epilepsia ou infecções intercorrentes. Drogas anticonvulsivantes, como o fenobarbital e a hidantoina, podem suprimir a tendência à convulsões em muitos pacientes. O uso de medicamentos inibidores de mTOR, como o everolimus e o temsirolimus, representa uma possibilidade de tratamento para epilepsia refratária, visando a causa genética. Inteligência normal é usual em pacientes sem epilepsia e naqueles que não tiveram convulsões antes dos 5 anos de idade. Essas drogas também são promissoras na redução ou estabilização dos tumores cerebrais, renais e pulmonares. Por razões cosméticas os hamartomas cutâneos podem ser removidos por dermoabrasão, uso do laser de CO2, crioterapia ou eletrocirurgia. os angiofibromas tiveram taxas de resposta de 78,2% a 0,2% de gel de sirolimus. O sirolimus tópico 0,2% em gel é um inibidor de alvo de rapamicina em mamíferos (mTOR) de primeira classe, recentemente aprovado pela Food and Drug Administration (FDA), sendo um inibidor promissor e seguro. É uma alternativa não invasiva aos procedimentos cirúrgicos para angiofibromas associados à esclerose tuberosa. Os angiofibromas tiveram taxas de resposta de 78,2% com o uso de sirolimus em gel a 0,2% .
# Tratamento e Manejo especiais:
Atualmente, não há cura para a esclerose tuberosa, mas existem várias opções de tratamento para ajudar a controlar os sintomas e prevenir complicações:
Convulsões: Medicamentos antiepilépticos são utilizados para controlar as crises convulsivas, que são comuns em crianças com esclerose tuberosa.
Crescimento de tumores: O uso de inibidores de mTOR (como o everolimus e o temsirolimus) tem mostrado resultados promissores na redução ou estabilização dos tumores, especialmente nos casos envolvendo tumores cerebrais, renais e pulmonares.
Monitoramento constante: Exames regulares de ressonância magnética e tomografia computadorizada são essenciais para acompanhar o crescimento de tumores e detectar qualquer complicação precoce.
Intervenções para complicações cardíacas: Para pacientes com rabdomiomas cardíacos, monitoramento e, em casos graves, intervenções cirúrgicas podem ser necessárias.
Tratamento psicológico: Muitas pessoas com esclerose tuberosa experimentam dificuldades cognitivas e emocionais. Terapias de apoio, como terapia ocupacional, fonoaudiologia e apoio psicológico, são cruciais para melhorar a qualidade de vida.
5. Avanços Recentes
Nos últimos anos, houve avanços significativos na compreensão e no tratamento da esclerose tuberosa. Alguns dos desenvolvimentos mais notáveis incluem:
Terapias com inibidores de mTOR: Medicamentos como o everolimus mostraram ser eficazes na redução do tamanho dos tumores, particularmente nos casos de tumores cerebrais (subependimoma) e angiomiolipomas renais. Eles podem também melhorar os sintomas neurológicos e prevenir o avanço de problemas nos órgãos afetados.
Genoterapia: Embora ainda em estágios iniciais, os pesquisadores estão investigando terapias genéticas para corrigir as mutações nos genes TSC1 ou TSC2, o que poderia, no futuro, oferecer uma forma de tratamento curativo para a doença.
Tratamento de sintomas neuropsiquiátricos: O manejo do autismo e dos problemas de desenvolvimento, como dificuldades cognitivas e de comportamento, está se tornando uma área de crescente foco. A intervenção precoce, incluindo suporte educacional e terapias comportamentais, pode ajudar muito na qualidade de vida dos pacientes.
6. Prognóstico
O prognóstico para as pessoas com esclerose tuberosa varia consideravelmente. Enquanto algumas podem levar uma vida praticamente normal com tratamento adequado e monitoramento constante, outras podem enfrentar desafios significativos, como atraso no desenvolvimento ou convulsões recorrentes. A deteção precoce de tumores e a implementação de tratamentos eficazes podem melhorar significativamente o prognóstico.
7. Apoio e Qualidade de Vida
Além do tratamento médico, o apoio psicológico e social é vital. Organizações de apoio, como a Tuberous Sclerosis Alliance (nos EUA), oferecem recursos para pacientes e suas famílias, promovendo uma melhor compreensão da doença e apoio contínuo. O suporte comunitário pode ser um fator importante para melhorar a qualidade de vida.
*Epilóia – contração de epilepsy, low intelligence e angiofibroma (antigamente imaginado ser adenoma sebáceo).
**Hamartoma – grupo de lesões semelhantes a um tumor que resultam do crescimento desproporcional, localizado, de um ou mais elementos do tecido normal.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Everolimus as a therapeutic option in refractory epilepsy in children with tuberous sclerosis: a systematic review.Menezes CEG, Santos DLD. Arq Neuropsiquiatr. 2023 Apr;81(4):392-398.
2. Clinical profile of tuberous sclerosis complex patients with and without epilepsy: a need for awareness for early diagnosis. Pereira CCDS, Dantas FDG, Manreza MLG. Arq Neuropsiquiatr. 2022 Oct;80(10):1004-1010.
3. A Review of Topical Sirolimus for the Treatment of Facial Angiofibromas in Tuberous Sclerosis Complex. Dao DD, Pixley JN, Akkurt ZM, Feldman SR. Ann Pharmacother. 2024 Apr;58(4):428-433.
4. Tuberous sclerosis complex: review based on new diagnostic criteria. Portocarrero LKL, Quental KN, Samorano LP, Oliveira ZNP, Rivitti-Machado MCDM. An Bras Dermatol. 2018 Jun;93(3):323-331.
5. Tuberous Sclerosis Complex. Islam MP. Semin Pediatr Neurol. 2021 Apr;37:100875.